La psoriasi è una patologia infiammatoria, cronica e non trasmissibile, che colpisce prevalentemente la pelle e/o le unghie, ma ha carattere sistemico. Infatti, è in grado di coinvolgere vari organi in diversi apparati.
È dovuta a un persistente stato di attivazione del sistema immunitario ed è quindi definita una malattia immunomediata. Presenta inoltre un andamento cronico recidivante, con alternanza di periodi di acutizzazione e di remissione.
La psoriasi è caratterizzata dall’aumento della proliferazione cellulare epidermica e si manifesta per lo più con placche eritemato-squamose (ispessimenti cutanei arrossati e desquamati).
Le placche sono localizzate principalmente nelle seguenti aree:
Le lesioni cutanee possono inoltre essere localizzate o generalizzate, per lo più simmetriche, e causano:
La diagnosi avviene principalmente sulla base delle caratteristiche cliniche e in caso di dubbio è possibile ricorrere a ulteriori indagini per escludere altre patologie.
La psoriasi può avere quadri clinici di gravità variabile (da un numero esiguo di lesioni cutanee fino all’interessamento di aree corporee più estese).
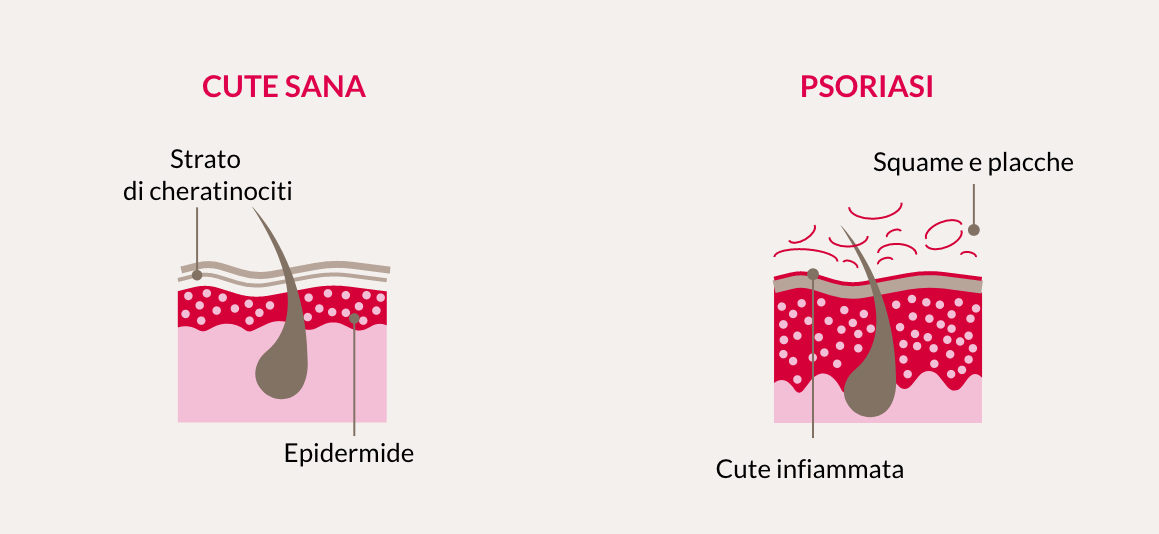
La psoriasi è una malattia multifattoriale, vale a dire una condizione patologica cui contribuiscono fattori genetici, ambientali e immunologici.
Il ruolo del sistema immunitario come causa della psoriasi è uno dei temi principali della ricerca clinica. Sebbene vi sia l’ipotesi che la psoriasi possa essere una malattia autoimmune, non è stato ancora indentificato un autoantigene definito come responsabile.
La psoriasi può anche essere innescata da trigger (fattori scatenanti) esterni e interni quali traumi della pelle (graffi, abrasioni, scottature), infezioni, stress, fumo, obesità e alcuni farmaci.
La psoriasi può inoltre colpire persone di tutte le età – anche se interessa principalmente gli adulti1 – e in tutti i Paesi a livello mondiale. Una recente indicazione dell’Organizzazione Mondiale della Sanità (OMS) sottolinea la necessità di un inquadramento della psoriasi nel complesso ambito delle malattie croniche non trasmissibili.2
Ad oggi, non esistono ancora percorsi di cura omogenei e il trattamento è basato fondamentalmente sul controllo dei segni e sintomi.
La scelta del trattamento avviene sulla base di fattori legati alla gravità, alle caratteristiche dei pazienti, alla sicurezza dei trattamenti disponibili e ai costi diretti e indiretti per la cura.
I criteri per classificare la psoriasi si basano su:
Si riconoscono 5 tipi di psoriasi identificati da segni (morfologia delle lesioni cutanee) e caratteristiche cliniche diverse:
La cura dei pazienti richiede non soltanto il trattamento delle lesioni cutanee, ma anche l’identificazione e la gestione delle malattie correlate alla psoriasi, ovvero delle patologie che già esistono o che possono svilupparsi in associazione alla psoriasi.
Una significativa percentuale di persone con psoriasi sviluppa infatti l’artrite psoriasica (artrite cronica e infiammatoria), con disturbi a carico delle articolazioni, che porta a deformazioni articolari e disabilità3 e che si inserisce nel complesso quadro della malattia psoriasica.
Tra le più comuni comorbidità troviamo poi le malattie cardiovascolari e metaboliche e alcuni disturbi psicologici.
La psoriasi non è soltanto una malattia cutanea, ma coinvolge molteplici organi e apparati. Non si tratta di un semplice problema estetico, ma di una condizione con pesanti ripercussioni anche sulla vita sociale e di relazione.
La pelle, infatti, influenza considerevolmente l’immagine di sé e condiziona i rapporti interpersonali e sociali. L’esclusione sociale e la discriminazione sono psicologicamente devastanti per le persone che soffrono di psoriasi e per le loro famiglie.
Non è la psoriasi in sé a causare l’esclusione: è la reazione della società a essa a creare in gran parte stigma e isolamento.
La qualità della vita, in generale, ne risulta spesso compromessa in modo significativo. Il marcato disagio fisico può condizionare diversi aspetti della vita dei pazienti: il sonno, la produttività lavorativa, le più disparate attività quotidiane possono subire ripercussioni o limitazioni. Vivere con la psoriasi non è per niente facile.
Lo sapevi che la psoriasi fa parte della malattia psoriasica?
Fonti
1. World Health Organization, Global Report on Psoriasis, 2016.
2. Naldi L et al. Gestione clinica della Psoriasi per il medico di medicina generale e lo specialista ambulatoriale. Pacini ed. 2016.
3. Altomare GF et al. Psoriasi: Linee guida e raccomandazioni SIDeMaST. In: Linee guida e raccomandazioni SIDeMaST. Pacini ed. 2011 - pp. 29-56.