La diagnosi della psoriasi è clinico-anamnestica: si basa fondamentalmente sull’esame obiettivo del paziente e sulla raccolta delle informazioni utili ai fini della valutazione. Spesso non sono necessarie indagini complementari.1 Infatti, nella maggior parte dei casi, il medico di base o il dermatologo saranno in grado di diagnosticare la psoriasi esaminando:
![]()
la pelle
![]()
il cuoio capelluto
![]()
le unghie
Tuttavia, dal momento che la psoriasi può essere confusa con un eczema o con altre malattie della pelle, la diagnosi a volte può non essere semplice. Se il medico non è sicuro può richiedere approfondimenti istologici, micologici o altri test cutanei.
Eventuali ulteriori indagini di laboratorio saranno prescritte per la scelta del trattamento migliore.
Per una corretta diagnosi occorre una valutazione dei sintomi legati alla psoriasi.
Sintomi specifici dipendono dal tipo di psoriasi, ma i segni generali possono includere:
Le aree il più comunemente colpite sono i gomiti, le ginocchia, il cuoio capelluto e la parte posteriore del tronco. Ma c’è una grande variabilità in merito alla diffusione, alla gravità e alla tipologia della malattia.
La gravità della psoriasi può variare notevolmente fra i pazienti. È utile definirne l’entità, in sede di diagnosi, per contribuire a una scelta appropriata del trattamento.
Il grado di severità dipende da:
la proporzione di superficie corporea colpita
l’intensità dell’eritema e dello sfaldamento delle placche e il loro spessore
la risposta a eventuali trattamenti precedenti
l’impatto della malattia sulla persona
Ci sono due modi principali per classificare la severità della malattia. Uno di essi è il “Psoriasis Area and Severity Index” (PASI), un indice di misura ampiamente usato che combina l’estensione delle lesioni e la loro severità in un singolo punteggio da 0 (sano) a 72 (livello massimo di malattia).
In alternativa, un metodo più semplice di classificazione è basato solamente sull’area colpita dell’organismo (BSA: Body Surface Area). In base al BSA la classificazione è la seguente:2
psoriasi lieve: meno del 10% dell’organismo colpito
psoriasi moderata: 10-20% dell’organismo colpito
psoriasi severa: più del 20% dell’organismo colpito
Come indicazione, il palmo della mano rappresenta circa l’1% dell’intera superficie corporea.
Una valutazione clinica completa, tuttavia, deve considerare anche il grado di disabilità associato alla malattia. Per questo si ricorre a scale che misurano la qualità della vita del paziente.
Una di esse è il DLQI (Dermatology Life Quality Index), di semplice e rapida esecuzione.3 Un questionario viene compilato dal paziente e prevede 10 domande che fanno riferimento alla settimana precedente alla compilazione.
Un DLQI >10 indica psoriasi con importante condizionamento della qualità di vita del paziente.
Il DLQI viene utilizzato in combinazione con la valutazione clinica (PASI o BSA) per esprimere la gravità della malattia, includendo nella valutazione anche l’impatto della psoriasi sulla qualità di vita del paziente.
Facendo riferimento ai vari indici di valutazione, è stata proposta la “regola del 10”:2 valori di PASI, BSA o DLQI superiori a 10 indicano una psoriasi severa.
Una delle criticità che caratterizzano maggiormente il paziente con psoriasi è il ritardo con cui arriva alla diagnosi. Infatti, la sottovalutazione del problema e la conseguente diagnosi tardiva aggravano il decorso della malattia che, se scoperta al suo esordio, potrebbe essere gestita in modo migliore e più efficace.
Alla psoriasi, inoltre, si associano spesso diverse altre condizioni patologiche come:
Inoltre, in circa il 30% dei pazienti con psoriasi, si presenta l’artrite psoriasica2 che è l’altra manifestazione della malattia psoriasica.
La diagnosi precoce di queste condizioni e il loro trattamento è fondamentale per una buona gestione della patologia. In questo senso la collaborazione tra specialisti diversi è estremamente importante. Soprattutto nel caso di artrite psoriasica e malattie metaboliche, una terapia precoce ed efficace potrebbe prevenire la progressione della malattia.3
Recentemente è stato realizzato un algoritmo, il PSOCUBE,4 che consente di individuare precocemente i pazienti psoriasici a rischio di comorbidità.
La diagnosi di psoriasi ha un forte impatto sulla qualità di vita del paziente. Poiché è una malattia cronica, la persona con psoriasi si trova a dover gestire inevitabilmente una serie di problematiche che ne condizioneranno la quotidianità.
Individuazione dello specialista di riferimento, miglioramento degli stili di vita e gestione della terapia sono quindi percorsi ineludibili per tenere sotto controllo questa malattia della pelle e, in particolare, per evitare che peggiori. A supporto, sarà importante anche andare incontro ai disagi del paziente e fornirgli percorsi personalizzati.
C’è quindi un primo aspetto, di fondamentale importanza, da prendere in considerazione: la scelta repentina della figura medica di riferimento. La maggior parte dei pazienti, infatti, non sa a chi rivolgersi in prima battuta, e molto spesso ricorre a trattamenti “casalinghi” oppure si affida ai consigli del farmacista.3 Per quanto riguarda il ruolo del medico di famiglia – spesso la figura sanitaria che per prima entra in contatto con il paziente – va sottolineato come in molti casi sottovaluti il problema, al punto che soltanto un soggetto con psoriasi su sei viene correttamente inviato dallo specialista dermatologo oppure a un centro regionale di riferimento.1
Il riconoscimento della psoriasi e l’immediato invio a uno specialista o a un centro dedicato che garantisca al paziente un approccio “olistico”,5 in grado cioè di prenderlo in cura da ogni punto di vista, sono le scelte che permetteranno di ottenere i risultati migliori, evitando che la psoriasi peggiori. Infatti, la psoriasi non è e non può essere considerata soltanto una malattia della pelle; è qualcosa di ben più complesso, che richiede in prima battuta il controllo dei sintomi cutanei, ma anche:
La gestione del paziente dopo la diagnosi di psoriasi è quindi l’obiettivo primario che si deve porre la classe medica, stando vicino al malato e monitorando l’aderenza alla terapia. È questo un punto di fondamentale importanza: i pazienti con psoriasi sono troppo spesso trattati in modo non adeguato o non trattati affatto. Va tuttavia sottolineato come, negli ultimi anni, l’approccio al paziente con psoriasi sia notevolmente cambiato: è possibile un monitoraggio clinico più efficace e una più incisiva definizione degli obiettivi del trattamento a seguito della diagnosi. Da tenere ben presente anche che, a seconda del tipo di psoriasi da cui è affetto il paziente, le opzioni farmacologiche andranno differenziate.
La finalità sarà quindi quella di impostare una strategia che implichi il monitoraggio costante del paziente, osservando il decorso della psoriasi e perfezionando la terapia per ottenere un adeguato controllo.
Un ulteriore aspetto, di fondamentale importanza, da tenere in considerazione è la ricaduta sulla psiche determinata dalla diagnosi di psoriasi. È infatti facilmente intuibile come questa malattia, le cui manifestazioni sono estremamente visibili, si ripercuota in modo negativo nella vita di tutti i giorni del paziente. Disagio, vergogna e depressione accompagnano purtroppo la persona malata, che tenderà a isolarsi e a ridurre le attività sociali. Anche in questo caso la presenza di una figura medica di riferimento può svolgere un ruolo insostituibile.
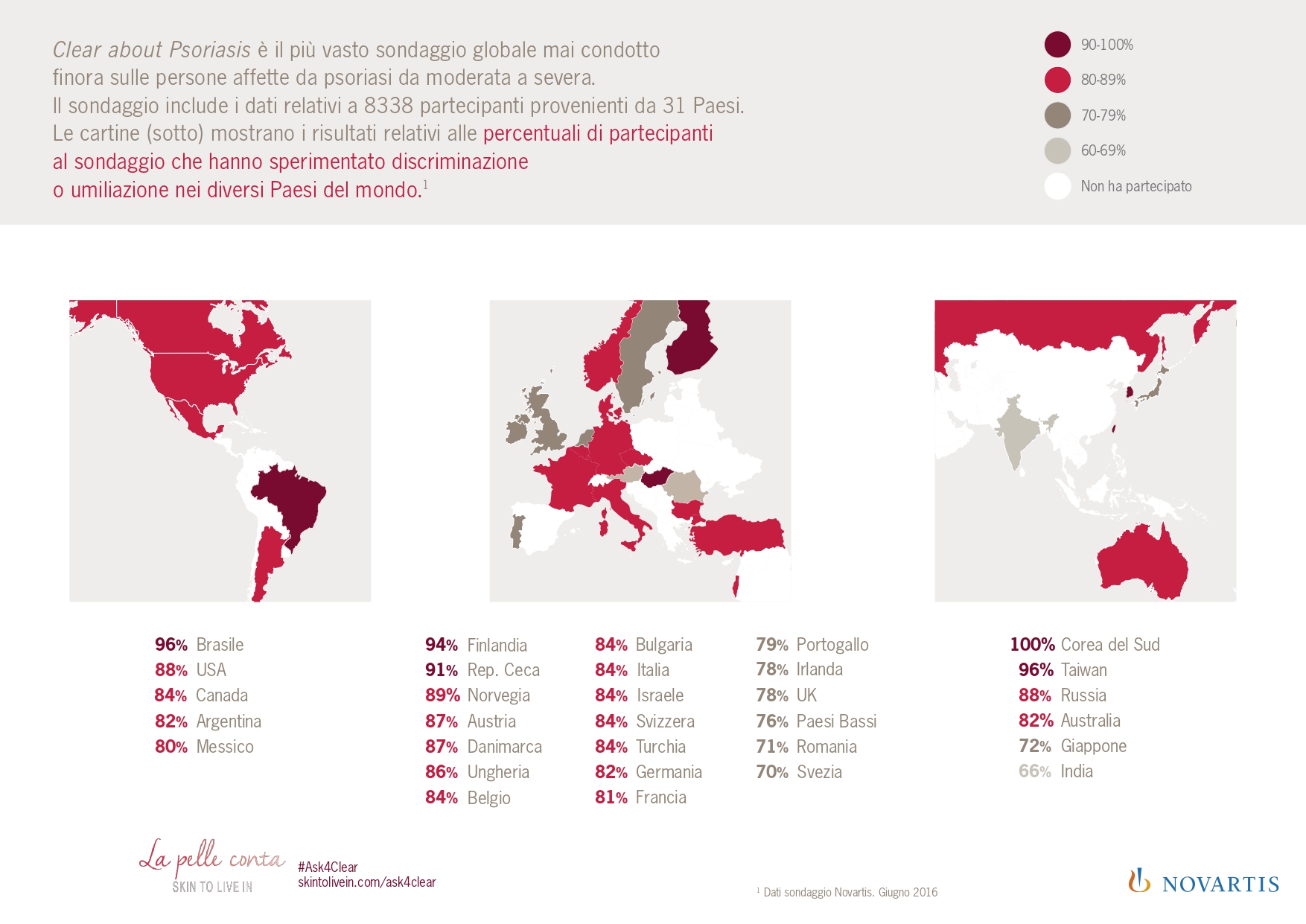
https://www.lapelleconta.it/documents/sondaggio-psoriasi.pdf



È inevitabile che dopo la diagnosi di psoriasi qualcosa debba cambiare anche nelle abitudini di tutti i giorni. Un’attività motoria costante, per esempio, è utile per ridurre lo stress che la malattia porta con sé. Dal punto di vista dell’igiene personale, infine, è bene abituarsi subito a scelte che devono necessariamente diventare consuetudini quotidiane:
Lo sapevi che la psoriasi fa parte della malattia psoriasica?
Fonti
1. La Psoriasi: una patologia cutanea multiorgano. Nuovi paradigmi e strategie di tutela assistenziale. Report del Progetto PACTA, 2016.
2. Altomare GF et al. Psoriasi: Linee guida e raccomandazioni SIDeMaST. In: Linee guida e raccomandazioni SIDeMaST. Pacini ed. 2011 - pp. 29-56.
3. Naldi L et al. Gestione clinica della Psoriasi per il medico di medicina generale e lo specialista ambulatoriale. Pacini ed. 2016.
4. Linder D et al. PSOCUBE, a multidimensional assessment of psoriasis patients as a both clinically/practically sustainable and evidence-based algorithm. J Eur Acad Dermatol Venereol 2015; 29(7): 1310-7.
5. World Health Organization, Global Report on Psoriasis, 2016.